- HOME
- 日本をリハビリテーションする
- 第4回 世界では誰も知らない脳ドック もし脳動脈瘤が見つかったらどうしますか?
第4回 世界では誰も知らない脳ドック もし脳動脈瘤が見つかったらどうしますか?
世界で「脳ドック」を行なっている
国は日本だけ
健診を兼ねて病気を早期発見するための人間ドックは日本の常識ですが、世界の非常識で、おそらく日本にしかない制度です。脳ドックも日本では誰でも知っていますが、世界では誰も知りません。
今回は脳ドックで分かること、得することをお話しますが、脳ドックで損をすることもあるので、「脳ドックの功罪」というタイトルでお話します。
「人間ドック」「脳ドック」の歴史
MRI
(Magnetic Resonance Imaging
:磁気共鳴画像)
人間ドックの由来は、戦前、ある高名な政治家が入院するとき、マスコミ対策として「病気で入院するのではない。健康診断をするのだ。艦船が母港に帰って、ドライ・ドックに上がって点検整備をするのと同じことだ」と言ったのが最初のようです。
そして、戦後1954年に東京大学を退官した内科の坂口康蔵教授が、東京第一病院で「人間ドック」と称して始めたのが正式な始まりだそうです。当時の費用は12000円、現在の金額だと120万円くらいになり、「ブルジョワ・ドック」だったようです。現在でもPETを含んだ人間ドックを実施している病院がありますが、これはかなり高額です。
一方、脳ドックは、MRIが普及してからできたもので、これも日本だけで実施されている健康診断法です。1988年3月に新さっぽろ脳神経外科病院で未破裂脳動脈瘤検診を主目的とする経静脈DSAによる脳ドックが始まり、同年8月島根難病研究所でMRIによる無候性脳梗塞・白質病変検診を主体とする脳ドックが開設されたのが始まりです。
現在ではMRI・MRA(MRIで血管を診る方法)で脳やその血管を見ることが主な方法です。他にMRI・MRAで頸椎、頚髄や頚部血管、エコーで頚動脈を診たり、高血圧や高脂血症、眼底検査などの脳卒中の危険因子見つける検査をします。
日本だけ「脳ドック」が普及した理由は?
ではなぜ日本だけでこのような脳ドックが発達したのでしょうか? 以下の表を見てください。
人口100万人当たりのMRI台数(2014年)
- 日本:52
- 米国:38
- 韓国:26
- イタリア:25
- ギリシャ:24
【参考】OECD平均:14
(出典:OECD health care activities 2016より)
人口100万人当たりのCT台数(2014年)
- 日本:107
- オーストラリア:56
- 米国:41
- デンマーク:38
- 韓国:37
【参考】OECD平均:25
(出典:OECD health care activities 2016より)
ご覧のように、日本は「MRI」も「CT」も人口当たりの台数が世界一多いのです。
私の患者さんの中にカナダに住んでいる人がいますが、脳腫瘍で2年に1度、MRIを撮るために、わざわざ日本に帰ってきます。カナダでは予約しても半年先でないとMRIが撮れないそうですし、料金もすごく高いとのことでした。
私たち日本人は、いつでもCTやMRIが安価に撮れると思っています。1か月も先の予約と言われるとびっくりするくらいです。でも、欧米の先進国も含めて他の国では、CTやMRIを撮ることは特別なことですし、高い料金を取られるケースが多いのです。
そんなわけで、日本ではMRIが撮りやすいので、脳ドックという発想が生まれ、普及したのだと思います。
脳ドックで「わかること」と「わからないこと」
脳ドックでは、未破裂脳動脈瘤(破裂していない脳動脈瘤)、脳腫瘍、脳卒中の既往、症状のない無症候性脳梗塞、脳の萎縮等が分かります。
MRIを撮ったあと「認知症は大丈夫でしょうか?」とよく質問を受けますが、脳の萎縮だけでは認知症と診断できず、今のところ通常のMRI等の画像では認知症の診断はできません。
認知症の診断には、質問形式の検査が必要です。認知症かどうか知りたい場合は、脳ドックの中にMRI等の画像以外に認知機能のテストも入っているかどうか、事前に確かめておくといいでしょう。うつ病なども同様で、質問に応える検査が必要です。
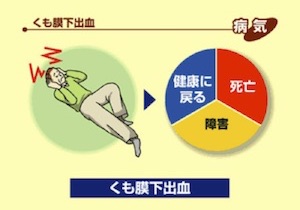
くも膜下出血
最初の脳ドックの目的は、未破裂脳動脈瘤を見つけることでした。脳動脈瘤が破裂すると「くも膜下出血」を起こします。くも膜下出血を起こすと、3分の1の人は、その場で倒れ、そのまま死亡したり、病院で治療をしても死亡してしまいます。非常に恐ろしい病気です。
破裂するのは突然で、防ぐことができません。一方、くも膜下出血を起こした人のうち幸運な3分の1の人は、治療を受ければ全く障害がなく社会復帰ができます。残りの3分の1の人は、治療を受けてもいろいろな程度の障害が残ります。
未破裂脳動脈瘤は、30代以上の成人の3%程度に発見され、特に高血圧、喫煙者、脳卒中の家族歴を有する患者では注意を要します(脳ドックガイドライン2014)。
脳ドックを受ける動機に、「ご両親がくも膜下出血で亡くなった」という方が多くいらっしゃいます。実際、家族がくも膜下出血を起こした人で動脈瘤が見つかる確率は、そうでない人の3.4倍という報告があります。また、女性は男性の1.6倍という統計もあります。さらに「脳ドックで未破裂脳動脈瘤がある人で動脈瘤を発見できる確率は90%以上」と言われていて、動脈瘤を発見するためにはかなり有効な手段です。
もし未破裂脳動脈瘤が見つかったら?
では、未破裂脳動脈瘤が脳ドックで発見されたらどうすればいいのでしょうか?
脳卒中治療ガイドライン2015によると、「未破裂脳動脈瘤が発見された場合、年齢、健康状態、患者の背景因子、サイズや部位、形状など病変の特徴、未破裂脳動脈瘤の自然歴、および施設や術者の治療成績を勘案して、治療の適応を検討することが推奨される。なお治療の適否や方針は十分なインフォームドコンセントを経て決定されるように勧められる」と記載されています。
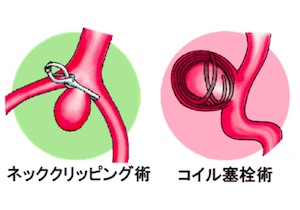
治療法は、全身麻酔で開頭して動脈瘤に行く血液を金属クリップで止める「クリッピング」か、血管からカテーテルを入れて脳動脈瘤へ到達させプラチナのコイルなどを使って動脈瘤に血液を行かないようにする「血管内治療(コイル塞栓術等)」があります。
さて、ここからが本題の「脳ドックの功罪」ですが、それは次回ご説明いたします。
執筆 医療法人社団 三喜会 理事長 鈴木龍太
日本をリハビリテーションする INDEX
健康医療情報HEALTHPRESS 連載企画「日本をリハビリテーションする」で、脳卒中(脳梗塞、脳出血)、リハビリテーションについて知っておいていただきたいことを、分かりやすく説明した記事から転載しました。