執筆 医療法人社団三喜会 理事長 鈴木 龍太
未破裂脳動脈瘤とはどんな病気か
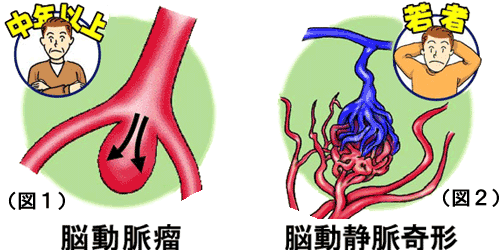
脳動脈瘤はよほど大きくなって周囲の組織を圧迫しない限り、何の症状もありません。ですから元気な人でも脳動脈瘤を持っている人がいることになります。
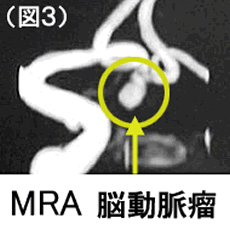
その後、MRI(核磁器共鳴装置)が臨床に応用され、詳細な脳の画像だけでなく、MRAという方法で脳血管も簡単に診ることができるようになりました。それ以後脳の検査でMRAを撮ったり、脳ドックでMRAを行ったりした時に思ったよりも多くの人に未破裂脳動脈瘤があることが分かってきました(図3)。
未破裂脳動脈瘤の主な症状
脳動脈瘤は破裂しない限り殆どの例で症状はありません。ただし脳動脈瘤が大きくなると、周りの組織を圧迫して症状を出す場合があります。内頚動脈後交通動脈(ないけいどうみゃくこうこうつうどうみゃく)分岐部にできる脳動脈瘤はは少し大きくなったり、破裂する前触れとして動眼神経を圧迫するので、片目の瞼が開かない(眼瞼下垂)、物がダブって見える(複視)、瞳孔が開いてしまって目がぼけて見にくい(散瞳・さんどう)といった症状を起こします。視神経の側にできる脳動脈瘤は大きくなると視神経を圧迫するので、視野の一部が欠けたり(視野欠損)、片方の目の視力が落ちたりします。このような場合に眼科に行かれることが多いのですが、これは脳神経外科で検査をして場合によっては脳動脈瘤が破裂しないようにする手術が必要になります。
脳ドックの調査などをまとめてみると未破裂脳動脈瘤は30代以上の成人で3%程度の保有率と言われています。
問題は未破裂脳動脈瘤があると必ず破裂するのかということです。このことについてはっきりしたデータは未だありません。単純に考えると、日本人の40歳以上の人口が約6千万人で、その内5%の人、つまり300万人の人が未破裂脳動脈瘤を持っていると想定できます。日本のくも膜下出血の発生は年間、人口10万人に対し10-20人といわれており、年間多くて2万人が発症します。このことから考えて40歳以上の未破裂脳動脈瘤を持っている人の0.5-1%程度の人が一年の間に発症すると考えられます。未破裂脳動脈瘤の破裂率については今迄色々な報告がありますが、年間0.05%から2%と報告されており、未だはっきりしたことがいえません。しかし100人に1人前後が一年間の間に破裂すると考えていいと思います。つまり現在40歳の人が未破裂脳動脈瘤を持っていたとし、80歳まで生きるとすると40年間ありますから、これからの人生の間に40%の確率でくも膜下出血になる可能性があるということになります。破裂が若い時に起こるか80歳近くなって起こるかはだれにも分かりません。小さい脳動脈瘤は破裂しにくいと考えられています。破裂しやすい脳動脈瘤は5mm以上の大きさ、不整形のもの、若い人の家族性脳動脈瘤、多発脳動脈瘤、脳底動脈瘤などです。
脳動脈瘤になり易い人がいます。前述したように近い家族が脳動脈瘤を持っている場合も多いのですが、1親等以内の2人以上に脳動脈瘤がある場合は一般の人の4倍程度の頻度になるという報告もあります。同じ家族歴のある人でも高血圧、糖尿病、高脂血症(脂質異常症)、喫煙などの危険因子を持つ人のほうが動脈瘤の保有率は高くなります。つまり、遺伝的要因もありますが、生活習慣もその発生に関わることが分かります。その他にも遺伝的に腎臓にたくさんの嚢胞(液体の入った袋)ができる多発性嚢胞腎では10%程度、40歳以下の若い時に脳動脈瘤が破裂してくも膜下出血になったことのある人も再度新しい脳動脈瘤ができやすいといわれています。
未破裂脳動脈瘤の診断と検査方法
未破裂脳動脈瘤は検査で行ったMRAや脳ドックのMRAで分かる場合が殆どです。大きな動脈瘤は通常のCTやMRIでも分かることがあります。MRAで脳動脈瘤が疑われた場合正確な情報を得るためには脳血管撮影が必要です。これは通常、股の動脈から針を刺してカテーテルという細い管を脳に送り込んで脳血管をいろいろな方向から撮影するものです。この検査で脳動脈瘤の場所、大きさ、形、周囲の血管との関係が分かります。手術をする場合には必要な検査です。この検査は動脈内の操作をするのでMRIほど安全ではなく、検査の合併症として出血と脳血管閉塞があります。通常2-3%の危険度と考えていいと思いますが、重大な障害を残すことは稀です。
未破裂脳動脈瘤の治療方法
では、未破裂脳動脈瘤が見つかった時にどうしたらいいのでしょうか。対応は大きく2つに別れます。
第1の選択は「何もしない」という選択で、
第2は「脳神経外科で手術をする」という選択です。
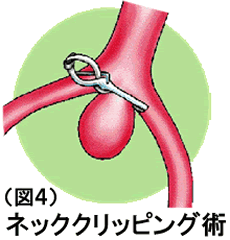
脳神経外科で行う手術はネッククリッピングという方法です。全身麻酔下で頭蓋を開け脳動脈瘤を直接出して本管の動脈から動脈瘤が出ている場所(ネック)を金属製のクリップで挟んで、動脈瘤に血液が行かなくなるようにする手術です(図4)。
動脈瘤に血が行かなくなれば出血することもありません。くも膜下出血を予防するためにはこの方法が最も有効で完全です。しかしこの方法は全身麻酔の危険と手術の合併症の危険があります。手術の合併症は死亡が1%、後遺症が残るものが4%程度と考えます。日本脳ドック学会のガイドラインでは手術を勧める例は大きさが5mm以上、年齢が70歳以下、重篤な合併症がないものに手術を勧めることになっています。実際は場所や形で手術ができないものもあり、また10mm以上の脳動脈瘤や脳底動脈瘤では手術合併症が高くなりますので大きさと年齢だけで決めるられるものではありません。
治療法のもう一つの選択として血管内手術という方法があります。これは血管撮影と同じように股の動脈からカテーテルを入れ、これを脳動脈瘤の中まで持っていってプラチナでできた細いコイル(GDCコイル)を脳動脈瘤の中に巻いていって脳動脈瘤の中をコイルでパックする方法です。コイル塞栓術ともいいます。この方法は通常、局所麻酔で行いますし、股の動脈に針を刺すだけですから、ネッククリッピングよりも患者さんにとっては負担が少ない方法だと考えられます。
しかしこの方法にも問題点があります。一つは、この方法ではコイルを動脈瘤内にパックするので、完全に動脈瘤内に血液が行かなくすることが難しいという点です。ネッククリッピングでは完全に動脈瘤へ血液が行かなくなりますから破裂の心配はなくなりますが、コイルですと完全に血流途絶するとはいえません。そのため、数年間は観察して、コイルのパックが不十分な場合は再度コイル塞栓術をおこなうこともあります。
またこの方法でも合併症が起こります。脳動脈瘤に直接カテーテルやコイルを入れるために、塞栓術中に脳動脈瘤が破裂することがあります。この確率は4-5%と考えられます。脳動脈瘤が破裂するとくも膜下出血になります。小さな穴の出血はそのままコイルで塞げますが、そうでない場合は結局開頭してネッククリッピングやその他の処置が必要になることがあります。他にも血管閉塞やコイルが別の場所へ行ってしまう場合など考えられる合併症は現在の所全体で10%程度になると思われます。我が国ではネッククリッピングがやりにくい例、高齢者、全身合併症があり全身麻酔がかけにくい例などに血管内手術が優先されているのが現状です。
治療法について簡単にまとめますと、
- 手術の適応は5mm以上、70歳以下である。
- 全身麻酔で行う開頭手術と局所麻酔で行う血管内手術がある。
- 開頭手術ではくも膜下出血を予防できるが、
コイル塞栓術では完全とはいえない。 - どちらも手術による合併症が5-10%あり、数%は重篤である。
- 10mm以上の脳動脈瘤や脳底動脈瘤は治療合併症が高い。
- どの方法でも治療困難な脳動脈瘤がある。
ということになります。
一方、未破裂脳動脈瘤の自然経過をおさらいしてみますと、
- 年間1%程度の破裂率である。
- 破裂してくも膜下出血になると3分の1が死亡する。
- 5mm以上、形が不整形、若年者の家族性脳動脈瘤、多発の動脈瘤、
脳底動脈瘤、前交通動脈瘤が破裂しやすい。
ということになります。この両者のバランスを考えてどうすればいいかを選択して下さい。このように重大な決定にはその人の人生観や年齢、生活歴などが関わってきますので医師が決めて押し付けるものではないと思います。未破裂脳動脈瘤が見つかった時にすぐに手術をしないと大変なことになると言う医師もいますが、そんなことはありません。しかし、一旦治療をしないと決めた人でも暫くすると心配で夜も寝られないのでやっぱり手術をして下さいという方もいます。ご自分でよく考えて十分納得した上でどうするかを決めて下さい。もし様子をみるという選択をした場合は血圧や食生活に気を付け、余り力まないようにして下さい。1年に一回程度はMRAの検査をして変化を見ることが必要です。
当院のリハビリテーション|機能回復または日常生活復帰のために
脳卒中などの脳血管疾患や、大腿骨などの骨折、外傷などによって脳や脊髄を損傷された患者さまが、日常生活動作の向上や家庭・社会復帰を目的としたリハビリテーションを集中的に行うための回復期リハビリテーションです。
ご利用は、患者さまが急性期病院で容態が安定してから当院に転院します。機能紹介、役割、特徴などは「回復期リハビリテーション」をご参照ください。
脳の病気
著書紹介
はじめてのオムツ どこで最期を迎えるか (日本医学出版)
ある調査では、高齢者の80%以上が死ぬときはピンピンコロリと死にたいと思っているそうです。でもそうはいきません。年齢とともにどこか具合が悪くなってきます。いつかトイレに行けなくなり、誰かに下の世話をお願いすることになります。「初めてオムツを使って、人に下の世話をしてもらうこと」を想像してみてください。相当な覚悟が必要です。
本書では高齢化に向かって知っておいた方が良いこと、どこで、どのように最期を迎えるか、早めに考えて行動していくための心構えと準備をお話します。満足度の高い人生と、あなたらしい最期を迎えるための参考になればと思います。
日本会介護医療院協会長
医療法人社団 三喜会 理事長
鶴巻温泉病院 名誉院長
横浜新緑総合病院 院長
鈴木 龍太
イラスト 星 あかね